How IBP Cables Support Accurate Hemodynamic Signal Transmission
What Are IBP Cables and Their Role in Real-Time Blood Pressure Monitoring?
ເຊືອກຄວາມດັນເລືອດໃນເສັ້ນເລືອດ ຫຼື ເຊືອກ IBP ສາມາດເຊື່ອມຕໍ່ລະຫວ່າງທໍ່ເສັ້ນເລືອດກັບເຄື່ອງມືຕິດຕາມຜູ້ປ່ວຍ. ມັນເຮັດວຽກໂດຍການເພີ່ມຄວາມແຮງ ແລະ ສະຖຽນລະພາບຂອງສັນຍານຄວາມດັນທີ່ນ້ອຍຫຼາຍເມື່ອເສັ້ນເລືອດເຕັ້ນ, ເຊິ່ງຊ່ວຍໃຫ້ແພດສາມາດຕິດຕາມການປ່ຽນແປງຂອງຄວາມດັນເລືອດໃນໄລຍະເວລາໜຶ່ງ. ລະບົບສ່ວນຫຼາຍຈະເກັບຕົວຢ່າງຂໍ້ມູນປະມານ 100 ຫາ 200 ເທື່ອຕໍ່ວິນາທີ, ຊຶ່ງໃຫ້ຂໍ້ມູນລາຍລະອຽດທີ່ດີກ່ຽວກັບສິ່ງທີ່ເກີດຂຶ້ນພາຍໃນຮ່າງກາຍ. ສິ່ງທີ່ເຮັດໃຫ້ເຊືອກ IBP ຕ່າງຈາກເຊືອກ ECG ທົ່ວໄປ ກໍຄືການສ້າງຂຶ້ນພິເສດຂອງມັນ. ເຊືອກເຫຼົ່ານີ້ມີສາຍສົ່ງສັນຍານແບບໂຄແອກເຊຍ (shielded coaxial) ທີ່ຊ່ວຍຕ້ານສຽງລົບກວນຈາກໄຟຟ້າ, ສະນັ້ນສັນຍານຈຶ່ງຍັງຄົງຊັດເຈນເຖິງແມ່ນໃນຂະນະການຕິດຕາມຢ່າງຕໍ່ເນື່ອງໃນຫ້ອງຜູ້ປ່ວຍໜັກທີ່ອຸປະກອນການແພດຕ່າງໆກໍາລັງເຮັດວຽກພ້ອມກັນຫຼາຍຢ່າງ.
ອົງປະກອບພື້ນຖານ: ການປະສົມປະສານລະຫວ່າງເຊັນເຊີ, ເຊືອກ ແລະ ເຄື່ອງຕິດຕາມຜູ້ປ່ວຍ
ລະບົບ IBP ທີ່ທັນສະໄໝຂຶ້ນກັບສາມອົງປະກອບທີ່ເຊື່ອມໂຍງກັນ:
- ເຊັນເຊີແບບຖິ້ມ : ປ່ຽນຄວາມກົດດັນໄຮໂດຼລິກເປັນສັນຍານໄຟຟ້າດ້ວຍຄວາມລະອອງສູງ (ໂດຍທົ່ວໄປ 5 µV/mmHg)
- ເຊືອກທີ່ເຮັດໃຫ້ແຂງແຮງຂື້ນ : ຮັກສາຄວາມຕ້ານທາງທີ່ຄົງທີ່ (<1 Ω ການແປປວນ) ໃນໄລຍະຍາວ 1.8–3.6 ແມັດ
- ຕິດຕາມ DSPs : ນຳໃຊ້ອັລກະໂລິດທີ່ກຳນົດເວລາຈິງເພື່ອລຶບອອກສິ່ງປົນເປື້ອນເຊັ່ນ: ການສັ່ນຄືນຄວາມຖີ່ຫາຍໃຈ
ການສຶກສາດ້ານວິສະວະກຳຊີວະການແພດໃນປີ 2023 ພົບວ່າການເຊື່ອມຕໍ່ສາຍເຊືອກກັບຕົວຮັບສັນຍານທີ່ບໍ່ຖືກຕ້ອງສາມາດນຳໄປສູ່ຄວາມຜິດພາດໄດ້ເຖິງ ±15 mmHg—ເຊິ່ງພຽງພໍທີ່ຈະຈັດປະເພດຄວາມດັນເລືອດຂັ້ນທີ 1 ຜິດແລະເຮັດໃຫ້ການຕັດສິນໃຈດ້ານການແພດຖືກເສຍຫາຍ
ຄວາມສຳຄັນຂອງການຈັບຄູ່ຄວາມຕ້ານທາງແລະຄວາມຕໍ່ເນື່ອງທາງໄຟຟ້າໃນຄວາມຊັດເຈນຂອງສັນຍານ
ເຫດຜົນຫຼັກທີ່ສັນຍານຖືກລົດທອນໃນລະບົບ IBP ມັກຈະເນື່ອງມາຈາກການຄວບຄຸມຄວາມຕ້ານທາງທີ່ບໍ່ກົງກັນລະຫວ່າງອົງປະກອບຕ່າງໆ. ສາຍຄຸນນະພາບດີຖືກອອກແບບມາເພື່ອຮັກສາຄວາມຕ້ານທາງ 50 ohm ໃຫ້ຄົງທີ່ຕະຫຼອດຄວາມຍາວຂອງສາຍ, ສິ່ງນີ້ຊ່ວຍປ້ອງກັນການສະທ້ອນສັນຍານທີ່ເຮັດໃຫ້ເກີດຂໍ້ຜິດພາດໃນການວັດແທກໃນຂະນະທີ່ຄວາມດັນເລືອດສູງສຸດ. ຕາມຄຳແນະນຳຂອງ ANSI/AAMI EC12, ໂຮງໝໍຈຳເປັນຕ້ອງທົດສອບສາຍທີ່ໃຊ້ຊ້ຳໆເປັນປະຈຳສຳລັບການຕໍ່ເນື່ອງ. ມາດຕະຖານດັ່ງກ່າວຕ້ອງການໃຫ້ການສູນເສຍສັນຍານໜ້ອຍກ່ວາເຄິ່ງ decibel ເຖິງແມ່ນວ່າສາຍຈະຖືກງໍໄປມາຫຼາຍກ່ວາສິບພັນຄັ້ງ. ຄວາມຄົງທົນປະເພດນີ້ມີຄວາມສຳຄັນຫຼາຍໃນຫ້ອງດູແລພິເສດບ່ອນທີ່ສາຍຖືກນຳໃຊ້ຕະຫຼອດເວລາ.
ສິ່ງທ້າທາຍຕໍ່ຄວາມຖືກຕ້ອງຂອງສັນຍານໃນການຕິດຕາມ IBP ທີ່ດົນນານ
ການເສື່ອມຂອງການນຳໄຟຟ້າ ແລະ ການປ້ອງກັນໄຟຟ້າໃນໄລຍະການນຳໃຊ້ທີ່ຍາວນານ
ຍິ່ງວ່າສາຍ IBP ເຫຼົ່ານີ້ ໃຊ້ເວລາດົນຂຶ້ນໃນໂຮງຫມໍ, ມັນກໍຈະສະແດງໃຫ້ເຫັນວ່າ ມີຮ່ອງຮອຍທີ່ຊັກຊ້າຂຶ້ນເລື້ອຍໆ. ຍົກຕົວຢ່າງ, ເຄື່ອງປະດັບໂປລີຢູເຣທານ ມັນສູນເສຍຄວາມສາມາດ 15 ຫາ 22 ເປີເຊັນ ໃນການຕໍ່ຕ້ານການແຕກໄຟຟ້າ ຫຼັງຈາກເຮັດວຽກປະມານ 1,000 ຊົ່ວໂມງ ການເສື່ອມໂຊມແບບນັ້ນ ເຮັດໃຫ້ການຮົ່ວໄຫລຂອງກະແສໄຟຟ້າ ມີທ່າອ່ຽງຫຼາຍຂຶ້ນ ແລະສາມາດເຮັດໃຫ້ເກີດຄວາມຜິດພາດກັບຮູບຄື້ນທີ່ພວກເຮົາເຫັນໃນຈໍ. ເມື່ອເບິ່ງການອອກແບບສາຍໄຟທີ່ສາມາດໃຊ້ໄດ້ອີກຄັ້ງ ໂດຍສະເພາະ, ມີບາງສິ່ງບາງຢ່າງອີກເກີດຂຶ້ນໃນໄລຍະເວລາ. ການເຊື່ອມຕໍ່ solder ເລີ່ມຕົ້ນ oxidizing, ເຊິ່ງເພີ່ມຂຶ້ນຄ່ອຍໆຄວາມຕ້ານທານສາຍໄຟໂດຍປະມານ 1.3 ເຖິງ 2.1 ohm ທຸກໆເດືອນ. ການຄົ້ນຄວ້າທີ່ຖືກຕ້ອງໄດ້ສະແດງໃຫ້ເຫັນວ່າ ການປ່ຽນແປງເລື້ອຍໆນີ້ສາມາດ ນໍາ ໄປສູ່ການອ່ານຄວາມກົດດັນ systolic ທີ່ຜິດໄປຫຼາຍເທົ່າກັບບວກຫຼືລົບ 8 mmHg. ມັນມີຄວາມຫມາຍຫຼາຍ ເມື່ອການວັດແທກທີ່ຖືກຕ້ອງ ມີຄວາມສໍາຄັນຫຼາຍໃນສະພາບການຮັກສາຄົນເຈັບ.
ຄວາມ ເຄັ່ງ ຕຶງ ທາງ ກົນ ຈັກ ຈາກ ການ ເຄື່ອນ ໄຫວ ແລະ ການ ປັບ ຕົວ ຕຽງ
ເມື່ອຜູ້ປ່ວຍຖືກຍ້າຍຕົວເຂົ້າອອກຈາກຕຽງໂຮງໝໍຢູ່ເລື້ອຍໆ ການງໍຕຳແໜ່ງຂອງທໍ່ເຊື່ອມຕໍ່ຢູ່ສາຍເຊື່ອມຕໍ່ສາຍໄຟຟ້າເຮັດໃຫ້ເກີດຮ່ອງຕ່າງໆໃນຕົວລະນະທີ່ເຊື່ອມຕໍ່ໄຟຟ້າເປັນເວລາດົນນານ. ການສຶກສາທີ່ດຳເນີນຢູ່ໃນຫ້ອງຜູ້ປ່ວຍຫນັກຍັງພົບເຫັນບັນຫາທີ່ຄວນເປັນຫ່ວງອີກດ້ວຍ. ສາຍໄຟຟ້າທີ່ຖືກສຳຜັດຫຼາຍກ່ວາສິບສອງຄັ້ງຕໍ່ມື້ເພື່ອປັບຕຽງເຮັດໃຫ້ເກີດບັນຫາການສົ່ງສັນຍານໄດ້ໄວກ່ວາສາຍໄຟຟ້າທີ່ບໍ່ຖືກລົບກວນເຖິງ 4.3 ເທົ່າ. ຍັງມີບັນຫາອີກອັນໜຶ່ງທີ່ຄວນເວົ້າເຖິງ. ລໍ້ທີ່ຫນັກຂອງເຄື່ອງມືການແພດມັກຈະທຳລາຍຊັ້ນປ້ອງກັນຂອງສາຍໄຟຟ້າເຫຼົ່ານັ້ນ. ຄວາມເສຍຫາຍນີ້ເຮັດໃຫ້ສຽງໄຟຟ້າພື້ນຖານເພີ່ມຂຶ້ນເຖິງປະມານ 23 ໄມໂຄໂວນຕ໌ຮາກສະເຫຼຍ (RMS) ຊຶ່ງສູງກ່ວາຂອບເຂດທີ່ຈຳເປັນ 15 ໄມໂຄໂວນຕ໌ເພື່ອການຕິດຕາມຫົວໃຈໃຫ້ຖືກຕ້ອງໂດຍໃຊ້ວິທີການວິເຄາະຮູບແບບຊີບ
ອັນຕະລາຍຈາກສິ່ງແວດລ້ອມ: ຄວາມຊຸ່ມ, ສຽງໄຟຟ້າ (EMI), ແລະ ການເກີດສີຂາວຂອງຂັ້ວຕໍ່
ສະພາບແວດລ້ອມທີ່ມີຄວາມຊື້ນສູງ (60–80%) ສາມາດເຮັດໃຫ້ເງິນໂລຫະປະສົມທີ່ໃຊ້ໃນຂັ້ວຕໍ່ເກີດການເສຍຍໄດ້ໄວ, ເພີ່ມຄວາມຕ້ານທານຂຶ້ນ 40% ໃນ 90 ວັນ. ລວງລວດ IBP ທີ່ບໍ່ມີຊີລດ້ວຍໂລຫະກໍ່ສາມາດຖືກກະທົບຈາກເຄືອຂ່າຍ WiFi 2.4 GHz ເຊັ່ນກັນ, ຊຶ່ງສາມາດເຮັດໃຫ້ເກີດສັນຍານລົບກວນແບບຄອມມໍນ໌-ໂໝດ (common-mode interference) ປະມານ 120 mVpp, ສົ່ງຜົນໃຫ້ສັນຍານເສັ້ນລົງ (waveform damping) ທີ່ອາດເຮັດໃຫ້ບໍ່ສາມາດຮັບຮູ້ເຖິງ 17% ຂອງເຫດການຄວາມດັນຕ່ຳໃນແບບຈຳລອງ (simulation models).
ການປຽບທຽບລວງລວດ IBP ທີ່ຖິ້ມຫຼັງໃຊ້ແລ້ວກັບລວງລວດທີ່ໃຊ້ຊ້ຳ: ຄວາມສາມາດເຊື່ອຖືໄດ້ ແລະ ປະສິດທິພາບ
| ມິຕິກ | ລວງລວດທີ່ຖິ້ມຫຼັງໃຊ້ແລ້ວ | ລວງລວດທີ່ໃຊ້ຊ້ຳ |
|---|---|---|
| ຄວາມຜິດປົກກະຕິຂອງສັນຍານຕໍ່ເດືອນ | ±1.2 mmHg | ±4.8 mmHg |
| ອັດຕາຂັ້ວຕໍ່ເສຍຍ | 0.3% | 5.1% |
| ຄ່າໃຊ້ຈ່າຍປະຈຳປີຕໍ່ຕຽງ | $1,200 | $380 |
ການວິເຄາະຖານຂໍ້ມູນ FDA MAUDE ແສດງໃຫ້ເຫັນວ່າເຄເບີ້ນທີ່ສາມາດນຳໃຊ້ຊ້ຳໄດ້ຄິດເປັນ 78% ຂອງເຫດການຕິດຕາມ IBP ທີ່ລາຍງານ, ສ່ວນໃຫຍ່ເນື່ອງຈາກສາຍໄຟຟ້າແຕກ ແລະ ການເຊື່ອມຕໍ່ທີ່ບໍ່ຕໍ່ເນື່ອງຫຼັງຈາກການບຳບັດເຊື້ອຊ້ຳໆ.
ຫຼັກຖານທາງດ້ານການແພດກ່ຽວກັບຄວາມຖືກຕ້ອງຂອງເຄເບີ້ນ IBP ແລະ ຄວາມສາມາດຂອງລະບົບ
ຜົນໄດ້ຮັບຈາກການສຳຫຼວດຄົ້ນຫາດ້ານການແພດເປັນເວລາ 72 ຊົ່ວໂມງກ່ຽວກັບລະບົບ IBP
ເຄເບີ້ນ IBP ທີ່ມີຄຸນນະພາບດີສາມາດຮັກສາຄວາມຖືກຕ້ອງໄດ້ພາຍໃນປະມານ 2 mmHg ສຳລັບເວລາປະມານສາມມື້ເມື່ອທຽບກັບການອ່ານສາຍເສັ້ນເລືອດໃນມາດຕະຖານ. ການຄົ້ນຄວ້າທີ່ເຜີຍແຜ່ໃນວາລະສານ Nature ປີກາຍນີ້ໄດ້ເບິ່ງວ່າລະບົບການຕິດຕາມຕ່າງໆມີປະສິດທິພາບເທົ່າໃດ, ພົບວ່າເຄເບີ້ນທີ່ເຂົ້າກັນກັບມາດຕະຖານ ISO ສາມາດຮັກສາຄວາມສະຖຽນລະພາບຂອງສັນຍານໄດ້ປະມານ 98.6%, ໃນຂະນະທີ່ເຄເບີ້ນທີ່ລາຄາຖືກກວ່າໂດຍບໍ່ມີໃບຢັ້ງຢືນສາມາດບັນລຸໄດ້ພຽງ 82.1%. ສິ່ງສຳຄັນທີ່ຕ້ອງສັງເກດແມ່ນວ່າເຄເບີ້ນທີ່ໃຊ້ຄັ້ງດຽວສາມາດຫຼີກລ່ຽງການສູນເສຍຄວາມຖືກຕ້ອງຢ່າງຊ້າໆທີ່ເກີດຂຶ້ນກັບເຄເບີ້ນເກົ່າໆຫຼັງຈາກໃຊ້ງານຕິດຕໍ່ກັນເກີນສອງມື້. ເຄເບີ້ນເກົ່າເຫຼົ່ານີ້ມັກຈະເບີ່ຍຫຼຸດລົງປະມານ 0.8 ຫາ 1.2 mmHg ຕໍ່ຊົ່ວໂມງເມື່ອຜ່ານເກີນ 48 ຊົ່ວໂມງ.
ການປຽບທຽບປະສິດທິພາບ: ເຄເບີນຄຸນນະພາບສູງ ແລະ ເຄເບີນລາຄາຖືກໃນສະພາບແວດລ້ອມ ICU
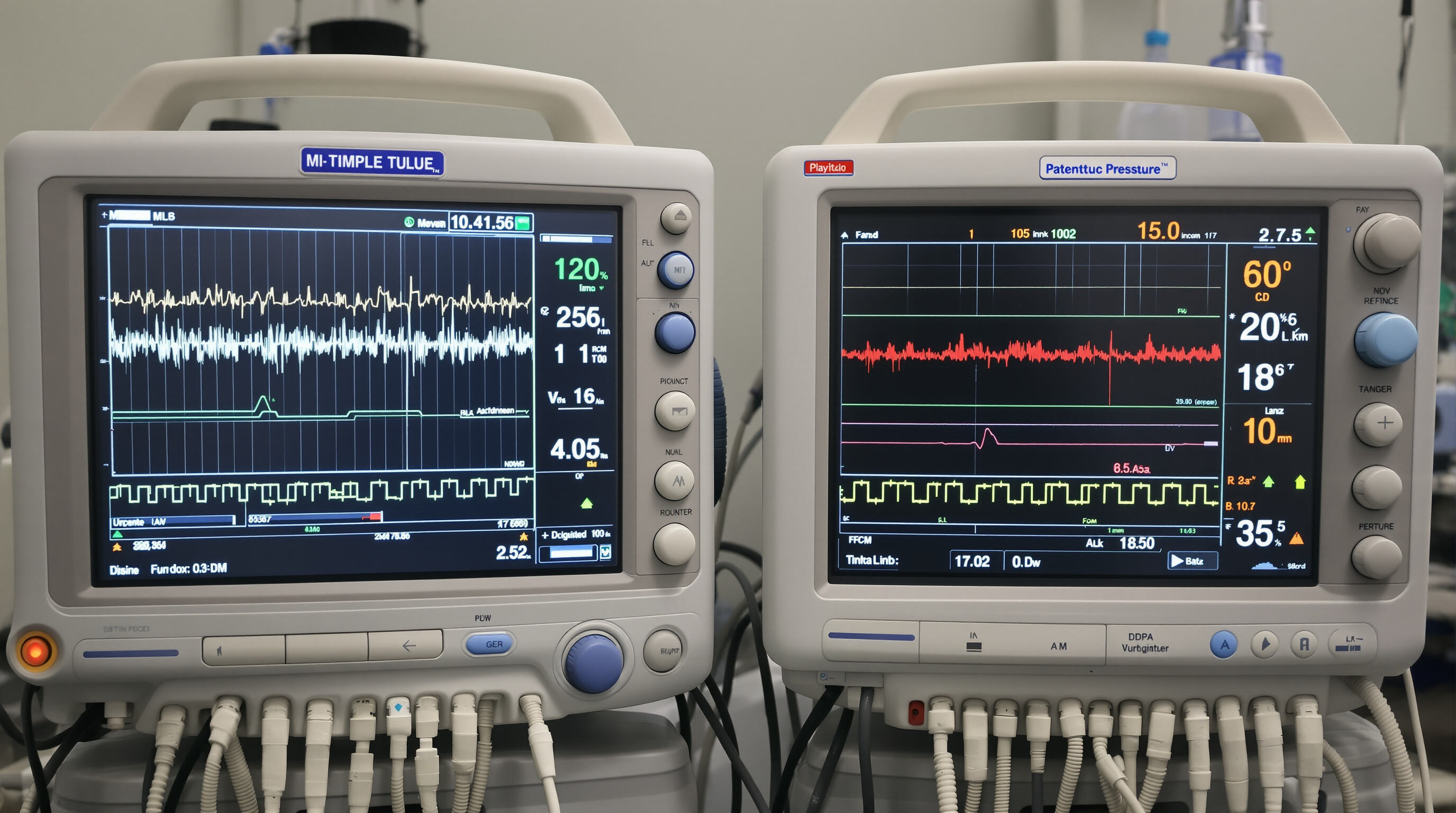
| ມິຕິກ | ເຄເບີນຄຸນນະພາບສູງ | ທາງເລືອກທີ່ມີລາຄາຖືກ |
|---|---|---|
| ຄວາມຜິດພາດຂອງສັນຍານສະເລ່ຍ | 0.7 mmHg | 3.1 mmHg |
| ການລົ້ມເຫຼວຂອງຂັ້ວຕໍ່ | 0.2% | 7.8% |
| ອັດຕາຄວາມສອດຄ່ອງກັບມາດຕະຖານ FDA | 100% | 34% |
ເຄເບີນທີ່ມີລາຄາຖືກຖືກພົບວ່າເພີ່ມການດັບສັນຍານຄື້ນໂດຍ 42% ເມື່ອທຽບກັບເຄເບີນທາງການແພດ, ສາມາດບັງຄັບສັນຍານເຕືອນໄພຂັ້ນຕົ້ນຂອງຄວາມດັນເລືອດຕ່ຳໄດ້.
ຄວາມຊ້າ, ການດັບສຽງ, ແລະ ການບິດເບືອນສັນຍານໃນການຕິດຕັ້ງສາຍຍາວນານ
ໃນການຕິດຕາມຜ່ານທາງທໍ່ເສັ້ນເລືອດສູນກາງເປັນເວລາດົນນານ:
- 11.2 ມິນລິວິນາທີ ສັນຍານຊ້າລົງເກີດຂຶ້ນໃນສາຍ 150 ຊັນຕີແມັດ, ເມື່ອທຽບກັບ 3.8 ມິນລິວິນາທີ ໃນຮຸ່ນ 90 ຊັນຕີແມັດ
- ຄວາມແຮງຫຼຸດລົງ 24% ເມື່ອໃຊ້ຕົວຕໍ່ສາຍເພີ່ມ
- ຄວາມຖີ່ສັ່ນສະເທືອນຍ້າຍຕົວ 0.6 ເຮີດ ຕໍ່ທຸກ 100 ຊົ່ວໂມງຂອງການດຳເນີນງານ
ປັດໃຈເຫຼົ່າເຫຼົ່ານີ້ລວມກັນເຮັດໃຫ້ການຄົ້ນພົບການປ່ຽນແປງຂອງການເຄື່ອນໄຫວຂອງເລືອດຊ້າລົງ.
ເຫດການທີ່ບໍ່ດີຕໍ່ຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບການຜິດພາດຂອງສາຍ IBP ທີ່ລາຍງານໂດຍ FDA
ລະຫວ່າງປີ 2020 ແລະ 2023, 19% ຂອງລາຍງານກ່ຽວກັບ IBP ໃນຖານຂໍ້ມູນ MAUDE ຂອງ FDA ໄດ້ລະບຸເຖິງການເຊື່ອມຕໍ່ສາຍທີ່ບໍ່ສະໝໍ່າສະເໝີເປັນຮູບແບບຄວາມຜິດພາດຫຼັກ. ມີ 7 ກໍລະນີທີ່ຢືນຢັນວ່າມີຕົວເຊື່ອມຕໍ່ທີ່ເສື່ອມເຫຼັກເຮັດໃຫ້ສະແດງຜົນຄວາມດັນເລືອດປົກກະຕິໃນຄົນເຈັບທີ່ແທ້ຈິງແລ້ວມີຄວາມດັນເລືອດຕ່ຳ, ເຊິ່ງສ້າງຄວາມສ່ຽງຕໍ່ຄວາມປອດໄພຂອງຄົນເຈັບ.
ຜົນກະທົບຂອງຄຸນນະພາບສາຍ IBP ຕໍ່ຄວາມປອດໄພຂອງຄົນເຈັບ ແລະ ຜົນໄດ້ຮັບທາງດ້ານການປິ່ນປົວ
ກໍລະນີສຶກສາ: ການເບື່ອນເຂັມສັນຍານເຮັດໃຫ້ວິນິດໄຈຜິດໃນການດູແລສຸກເສີນ
ຕາມການສຶກສາຂອງໂຮງໝໍ Johns Hopkins ໃນປີ 2023, ການວິນິດໄສ້ທີ່ຜິດພາດດ້ານຮໍເທມໂດີນາມິກ ແຕ່ລະຫ້າຄັ້ງ ໜຶ່ງໃນນັ້ນເກີດຈາກຄວາມຜິດພາດຂອງສັນຍານໃນເຄເບີນ IBP ທີ່ເກົ່າ. ນັກຄົ້ນຄວ້າພົບຕົວຢ່າງໃນຄວາມເປັນຈິງ ບ່ອນທີ່ເຄເບີນທີ່ໃຊ້ຊ້ຳເກົ່າແກ່ສະແດງຄ່າທີ່ແຕກຕ່າງຈາກການວັດແທກທີ່ແທ້ຈິງຈາກສາຍເສັ້ນເລືອດອາດຕິ້ງເຖິງ 40 mmHg. ສິ່ງນີ້ເຮັດໃຫ້ໝໍໃຫ້ຢາ vasopressors ແກ່ຜູ້ປ່ວຍທີ່ບໍ່ຈຳເປັນຕ້ອງການຢາດັ່ງກ່າວ. ຂ່າວດີກໍຄື ໂຮງໝໍທີ່ເລີ່ມກວດເຄເບີນເປັນປະຈຳ ພົບວ່າຂໍ້ຜິດພາດດັ່ງກ່າວຫຼຸດລົງຫຼາຍເຖິງສອງສ່ວນສາມຂອງຈຳນວນເກົ່າ, ຕາມທີ່ລາຍງານໃນວາລະສານ Critical Care Medicine ປີກ່ອນ. ການກວດສອບແລະບຳລຸງຮັກສາຢ່າງງ່າຍດາຍ ເບິ່ງຄືຈະມີຜົນກະທົບຢ່າງໃຫຍ່ຫຼວງຕໍ່ການຕິດຕາມຜູ້ປ່ວຍໃຫ້ຖືກຕ້ອງ.
ຄວາມເມື່ອຍລ້າຈາກສັນຍານເຕືອນ ແລະ ຂໍ້ຜິດພາດໃນການວິນິດໄສ້ ຍ້ອນການປະຕິບັດງານຂອງເຄເບີນບໍ່ດີພໍ
ຖານຂໍ້ມູນ FDA MAUDE ໄດ້ບັນທຶກເຫດການບໍ່ດີ 412 ຄະດີ ທີ່ກ່ຽວຂ້ອງກັບ IBP ນັບຕັ້ງແຕ່ປີ 2022 ເຊິ່ງການເຊື່ອມຕໍ່ຊ່ວງເວລາໄດ້ເຮັດໃຫ້ເກີດສັນຍານເຕືອນຄວາມດັນເລືອດຕ່ຳຜິດ. ເຄືອຂ່າຍໂຮງໝໍທີ່ສຳຫຼວດໂດຍ JAMA ໄດ້ລາຍງານວ່າມີອັດຕາການເກີດສັນຍານເຕືອນເມື່ອຍລ້າເພີ່ມຂື້ນ 34% ໃນການໃຊ້ສາຍເຊື່ອມຕໍ່ທີ່ຖືກຈັດອັນດັບໃຫ້ມີອາຍຸການໃຊ້ງານໜ້ອຍກ່ວາ 100,000 ວົງ ເມື່ອປຽບທຽບກັບສາຍເຊື່ອມຕໍ່ຄຸນນະພາບດີທີ່ເປັນໄປຕາມມາດຕະຖານ IEC 60601-2-34.
ຕົ້ນທຶນ ແລະ ການດູແລ: ການຊົດເຊີຍງົບປະມານການຊື້ເຂົ້າກັບຄວາມຕ້ອງການຄວາມຖືກຕ້ອງຂອງສັນຍານ
ສາຍ IBP ທີ່ຖິ້ມຫຼັງໃຊ້ແລ້ວ ມີລາຄາແຕ່ 18 ໂດລາ ຫາ 32 ໂດລາ ຕໍ່ຄັ້ງທີ່ໃຊ້ງານ, ໃນຂະນະທີ່ການລົງທຶນເບື້ອງຕົ້ນສໍາລັບລະບົບທີ່ໃຊ້ຊ້ຳໄດ້ ຢູ່ທີ່ປະມານ 1,200 ໂດລາ. ແຕ່ຕາມການວິເຄາະໃໝ່ໆໃນປີ 2024 ຂອງ AAMI, ຕົວເລືອກທີ່ໃຊ້ຊ້ຳໄດ້ທີ່ມີຄຸນນະພາບສູງກ່ວານັ້ນ ຈະໃຊ້ເງິນໜ້ອຍລົງ 27% ໃນທາງລວມ ເມື່ອເບິ່ງໃນໄລຍະ 5 ປີ. ເປັນຫຍັງ? ເນື່ອງຈາກວ່າມີບັນຫາໜ້ອຍລົງໃນຂະນະທີ່ກໍາລັງດໍາເນີນງານ ແລະ ລະບົບເຫຼົ່ານີ້ມັກຈະຢູ່ໄດ້ດົນກ່ວາກ່ອນທີ່ຈະຕ້ອງການເຄື່ອງໃໝ່. ໂຮງໝໍ ແລະ ໂຄງການສຸຂະພາບທີ່ປ່ຽນໄປໃຊ້ສາຍທີ່ມີການຈັດອັນດັບ IPX8 ທີ່ຕ້ານທານຄວາມຊຸ່ມຊື່ນ ກໍເຫັນບາງສິ່ງທີ່ດີຫຼາຍເຊັ່ນກັນ. ພວກເຂົາມີບັນຫາກ່ຽວກັບການຕ້ອງປ່ຽນສາຍກ່ອນກໍານົດໜ້ອຍລົງປະມານ 41%, ໂດຍສະເພາະໃນພື້ນທີ່ທີ່ຜູ້ປ່ວຍຕ້ອງການການຕິດຕາມ ແລະ ດູແລຢ່າງຕໍ່ເນື່ອງ.
ການຮັບປະກັນການເຊື່ອມຕໍ່ທີ່ເຊື່ອຖືໄດ້: ອຸປະກອນປັບຕົວ, ຕົວເຊື່ອມຕໍ່, ແລະ ຄວາມເຂົ້າກັນໄດ້ຂອງລະບົບ
ຜົນກະທົບຂອງສາຍປັບຕົວຕໍ່ຄວາມຈະແຈ້ງຂອງສັນຍານ ແລະ ຄວາມສະຖຽນລະພາບຂອງຄວາມຕ້ານທານ
ເພື່ອໃຫ້ລະບົບ IBP ດຳເນີນການໄດ້ດີ, ຈຳເປັນຕ້ອງມີການຈັບຄູ່ຄວາມຕ້ານທາງເອີ້ນວ່າ impedance ທີ່ດີລະຫວ່າງຕົວປັບສາຍ (adapters) ແລະ ຈໍສະແດງຜົນ ໂດຍທົ່ວໄປແລ້ວຢູ່ໃນຂອບເຂດ 50 ຫາ 75 ohms. ເມື່ອການຈັບຄູ່ນີ້ບໍ່ຖືກຕ້ອງ ຈະເຮັດໃຫ້ເກີດສຽງລົບກວນ (noise) ໃນສັນຍານເພີ່ມຂຶ້ນ ເຊິ່ງສາມາດເພີ່ມໄດ້ເຖິງ 30%. ສິ່ງນີ້ຈະເຮັດໃຫ້ຄ່າຄວາມດັນເສັ້ນເລືອດທີ່ສະແດງຢູ່ໃນຈໍເສຍໄປ ແລະ ສົ່ງຜົນໃຫ້ເກີດການເຕືອນເຕັ້ນຂອງຈັງຫວະຫົວໃຈຜິດປົກກະຕິທີ່ບໍ່ຖືກຕ້ອງຕາມຄວາມເປັນຈິງ. ນອກຈາກນັ້ນ, ການສຶກສາຈາກວິສະວະກອນດ້ານ RF ໃນປີ 2023 ຍັງພົບອີກວ່າ ການປ່ຽນແປງຮູບຮ່າງຂອງຕົວປັບສາຍ (adapters) ແມ້ກະທັ້ງນ້ອຍນ້ອຍກໍ່ສາມາດປ່ຽນແປງຄຸນສົມບັດດ້ານຄວາມສາມາດຮັບໄຟຟ້າ (capacitive properties) ຂອງມັນໄດ້. ສິ່ງນີ້ມີຄວາມສຳຄັນຍ້ອນວ່າຕົວປັບສາຍເຫຼົ່ານີ້ຕ້ອງສາມາດດຳເນີນການໄດ້ດີໃນຊ່ວງຄວາມຖີ່ຕັ້ງແຕ່ 0.04 Hz ເຖິງ 150 Hz ເພື່ອໃຫ້ໄດ້ມາຊຶ່ງການວັດແທກຄວາມດັນເລືອດທີ່ຖືກຕ້ອງ. ນອກຈາກນັ້ນ, ໝໍຜູ້ທີ່ເຮັດວຽກກັບລະບົບເຫຼົ່ານີ້ມາຫຼາຍປີ ຍັງໄດ້ເວົ້າເຖິງຄວາມແຕກຕ່າງຂອງຮູບແບບຄື້ນໄຟຟ້າ (waveforms) ທີ່ສະອາດຫຼາຍຂຶ້ນເມື່ອໃຊ້ຕົວປັບສາຍທີ່ຜ່ານການປັບຄ່າມາແລ້ວໂດຍຜູ້ຜະລິດ ແທນທີ່ຈະເປັນຕົວປັບສາຍທົ່ວໄປ.
ຄວາມສ່ຽງຂອງຕົວປັບຕົວທີສາມໃນສະພາບແວດລ້ອມການຕິດຕາມສຳຄັນ
ຕົວປັບຕົວທີ່ບໍ່ໄດ້ຮັບການຢັ້ງຢືນສາມາດເຮັດໃຫ້ເກີດຄວາມສ່ຽງຕໍ່ໄປນີ້:
- ແນະນຳ 6.8 ມິນລິວິນາທີຂອງຄວາມຊ້າໃນການສົ່ງສັນຍານ (ເມື່ອທຽບກັບ 2.1 ມິນລິວິນາທີໃນຮຸ່ນ OEM) ທີ່ຊ້າລົງໃນການກວດພົບຄວາມດັນເລືອດຕ່ຳ
- ສະແດງອັດຕາການເຊື່ອມຕໍ່ທີ່ຜິດພາດຊົ່ວຄາວສູງຂື້ນ 23% ໃນໄລຍະການທົດລອງ ICU ໃນ 72 ຊົ່ວໂມງ
- ຂາດການປ້ອງກັນສັນຍານ RF ທີ່ເໝາະສົມ ເຊິ່ງອະນຸຍາດໃຫ້ EMI ຈາກເຄື່ອງຫາຍໃຈເຮັດໃຫ້ 12% ຂອງການອ່ານຄວາມດັນເລືອດສູງຜິດພາດ
ໂຮງໝໍທີ່ໃຊ້ຕົວປັບຕົວທີສາມປະສົບກັບເຫດການການດັ່ງສຽງຕ່ຳລົງ 2.3 ເທົ່າ ທີ່ຕ້ອງການການປັບຄືນໃໝ່ຂອງລະບົບ
ວິທີປະຕິບັດທີ່ດີທີ່ສຸດໃນການຮັກສາຄວາມຖືກຕ້ອງຂອງການເຊື່ອມຕໍ່ໃນໄລຍະຍາວ
- ເຮັດ ການກວດກາຕົວເຊື່ອມຕໍ່ປະຈຳວັນ ເພື່ອກວດເບິ່ງການເກີດສີຕົມດ້ວຍການຂະຫຍາຍ 10 ເທົ່າ
- ເຮັດຄວາມສະອາດຕົວຕໍ່ຕ່ອງໂສ້ພຽງແຕ່ດ້ວຍກ້ອນປູດທີ່ຜູ້ຜະລິດຮັບຮອງເຊິ່ງມີອັນເຊິ່ງມີອັນເອກໂປຣພານອນ (isopropyl alcohol) ປະມານ 99%
- ປ່ຽນຊິ້ນສ່ວນຂອງການອັດຕັດທຸກໆ 500 ຄັ້ງເພື່ອປ້ອງກັນການບູດເສຍຫຼືຜິດຮູບ
- ຢືນຢັນຄວາມເຂົ້າກັນໄດ້ຂອງລະບົບປະຈໍາໄຕມາດດ້ວຍການທົດລອງສັນຍານເທິງຄື້ນ (phantom waveform tests)
ການປະຕິບັດຕາມມາດຕະຖານເຫຼົ່ານີ້ໄດ້ຫຼຸດຜ່ອນການແຊກແຊງທີ່ກ່ຽວຂ້ອງກັບການເບື່ອງເວລາສັນຍານລົງ 84% ໃນການທົດລອງຫຼາຍສູນກາງປີ 2024, ສະແດງໃຫ້ເຫັນເຖິງຄຸນຄ່າຂອງມັນໃນການຮັກສາການຕິດຕາມກວດກາຮ້ອງເລືອດ (hemodynamic monitoring) ໃຫ້ເຊື່ອຖືໄດ້
ພາກ FAQ
IBP cables ມີບົດບາດແນວໃດໃນການຕິດຕາມກວດກາຮ້ອງເລືອດ?
IBP cables ມີຄວາມສໍາຄັນໃນການເຊື່ອມຕໍ່ທໍ່ເສັ້ນເລືອດ (arterial catheters) ເຂົ້າກັບເຄື່ອງຕິດຕາມຜູ້ປ່ວຍ, ສະໜອງການຕິດຕາມຄວາມດັນເລືອດລະຫວ່າງການຫົດຕົວ (systolic) ແລະ ການຜ່ອນໂຕ (diastolic) ຢ່າງຖືກຕ້ອງແລະທັນເວລາໂດຍການຂະຫຍາຍສັນຍານຄວາມດັນຕ່ຳ
ການຄູ່ຄ່າຄວາມຕ້ານທາງ (impedance mismatches) ສົ່ງຜົນຕໍ່ຄຸນນະພາບຂອງການຕິດຕາມ IBP ແນວໃດ?
ການຄູ່ຄ່າຄວາມຕ້ານທາງສາມາດເຮັດໃຫ້ຄຸນນະພາບຂອງສັນຍານເສື່ອມໂດຍການເຮັດໃຫ້ເກີດການສະທ້ອນຄືນຂອງຄື້ນສັນຍານ, ສົ່ງຜົນໃຫ້ມີການອ່ານຄ່າຜິດພາດໂດຍສະເພາະໃນຂະນະທີ່ຄວາມດັນເລືອດສູງສຸດ (systolic peaks)
ບັນຫາທີ່ພົບເມື່ອໃຊ້ IBP cables ທີ່ສາມາດນໍາມາໃຊ້ຄືນໄດ້ມີຫຍັງແດ່?
ສາຍໄຟຟືນໄດ້ຮັບການຍືດຍາກເນື່ອງຈາກການສວມໃຊ້ເຊິ່ງເຮັດໃຫ້ເກີດການເຄື່ອນຍ້າຍຂອງສັນຍານ, ຄວາມລົ້ມເຫຼວຂອງຕົວຕໍ່, ແລະ ສຽງລົບກວນເພີ່ມຂື້ນເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ຄວາມສາມາດໃນການຕິດຕາມດົນນານ.
ໂຮງໝໍສາມາດຮັກສາການເຊື່ອມຕໍ່ສາຍໄຟຟືນໄດ້ແນວໃດ?
ໂຮງໝໍສາມາດຮັບປະກັນການເຊື່ອມຕໍ່ທີ່ເຊື່ອຖືໄດ້ໂດຍການກວດສອບການເກີດສີຂາວຂອງໂລຫະທຸກມື້, ທຳຄວາມສະອາດຕົວຕໍ່ຢ່າງເໝາະສົມ, ແລະ ການປ່ຽນຊິ້ນສ່ວນຂອງການເຊື່ອມຕໍ່ຢ່າງສະໝໍ່າສະເໝີແລະກວດສອບຄວາມເຂົ້າກັນໄດ້ຂອງລະບົບ.
ເປັນຫຍັງການບຳລຸງຮັກສາສາຍໄຟຟືນເປັນປະຈຳຈຶ່ງສຳຄັນ?
ການບຳລຸງຮັກສາເປັນປະຈຳຊ່ວຍປ້ອງກັນການເຄື່ອນຍ້າຍຂອງສັນຍານ ແລະ ບັນຫາຕົວຕໍ່, ຮັບປະກັນການຕິດຕາມກວດກາທາງເສັ້ນເລືອດຢ່າງຖືກຕ້ອງ ແລະ ລະຫຼວມຄວາມສ່ຽງຂອງການວິນິດໄສທີ່ຜິດພາດທີ່ກ່ຽວຂ້ອງກັບການປະຕິບັດງານຂອງສາຍໄຟ.
ສາລະບານ
- How IBP Cables Support Accurate Hemodynamic Signal Transmission
-
ສິ່ງທ້າທາຍຕໍ່ຄວາມຖືກຕ້ອງຂອງສັນຍານໃນການຕິດຕາມ IBP ທີ່ດົນນານ
- ການເສື່ອມຂອງການນຳໄຟຟ້າ ແລະ ການປ້ອງກັນໄຟຟ້າໃນໄລຍະການນຳໃຊ້ທີ່ຍາວນານ
- ຄວາມ ເຄັ່ງ ຕຶງ ທາງ ກົນ ຈັກ ຈາກ ການ ເຄື່ອນ ໄຫວ ແລະ ການ ປັບ ຕົວ ຕຽງ
- ອັນຕະລາຍຈາກສິ່ງແວດລ້ອມ: ຄວາມຊຸ່ມ, ສຽງໄຟຟ້າ (EMI), ແລະ ການເກີດສີຂາວຂອງຂັ້ວຕໍ່
- ການປຽບທຽບລວງລວດ IBP ທີ່ຖິ້ມຫຼັງໃຊ້ແລ້ວກັບລວງລວດທີ່ໃຊ້ຊ້ຳ: ຄວາມສາມາດເຊື່ອຖືໄດ້ ແລະ ປະສິດທິພາບ
- ຫຼັກຖານທາງດ້ານການແພດກ່ຽວກັບຄວາມຖືກຕ້ອງຂອງເຄເບີ້ນ IBP ແລະ ຄວາມສາມາດຂອງລະບົບ
- ຜົນໄດ້ຮັບຈາກການສຳຫຼວດຄົ້ນຫາດ້ານການແພດເປັນເວລາ 72 ຊົ່ວໂມງກ່ຽວກັບລະບົບ IBP
- ການປຽບທຽບປະສິດທິພາບ: ເຄເບີນຄຸນນະພາບສູງ ແລະ ເຄເບີນລາຄາຖືກໃນສະພາບແວດລ້ອມ ICU
- ຄວາມຊ້າ, ການດັບສຽງ, ແລະ ການບິດເບືອນສັນຍານໃນການຕິດຕັ້ງສາຍຍາວນານ
- ເຫດການທີ່ບໍ່ດີຕໍ່ຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບການຜິດພາດຂອງສາຍ IBP ທີ່ລາຍງານໂດຍ FDA
- ຜົນກະທົບຂອງຄຸນນະພາບສາຍ IBP ຕໍ່ຄວາມປອດໄພຂອງຄົນເຈັບ ແລະ ຜົນໄດ້ຮັບທາງດ້ານການປິ່ນປົວ
- ການຮັບປະກັນການເຊື່ອມຕໍ່ທີ່ເຊື່ອຖືໄດ້: ອຸປະກອນປັບຕົວ, ຕົວເຊື່ອມຕໍ່, ແລະ ຄວາມເຂົ້າກັນໄດ້ຂອງລະບົບ
- ພາກ FAQ


